Що змінилося після медичної реформи та якими є подальші плани?
Дерегуляція
Сучасний стан галузі охорони здоров’я України характеризується безпрецедентним поєднанням послідовних реформ та викликів через досі наявні рудименти попередньої системи. Перехід від застарілої радянської моделі Семашка до сучасної, децентралізованої та цифрової системи у 2017-2024 роках був не просто вимогою часу, а необхідною умовою виживання та відновлення людського капіталу країни після початку війни у 2014 році.
Дерегуляція в цьому контексті виступає ключовим інструментом, що дозволяє усунути корупційні ризики та забезпечити пацієнтоцентричність у галузі. Зміна моделі фінансування дає як закладам, так і лікарям, здатність розвиватися у більш ринковій системі, яка передбачає конкуренцію.
Згідно з останніми звітами Всесвітньої організації охорони здоров'я (ВООЗ) та Світового банку, українська система охорони здоров'я продемонструвала надзвичайну стійкість. Попри значні пошкодження інфраструктури, оцінювані у $1,4 млрд, та загальні потреби у відновленні обсягом $14,2 млрд на наступне десятиліття, реформи фінансування дозволили зберегти доступ до основних послуг. Централізація управління коштами через Національну службу здоров'я України (НСЗУ) забезпечила безперервність фінансування навіть на територіях, що постраждали від воєнних дій, через Програму медичних гарантій.
Проте економічний тиск залишається значним. У 2022 році реальні державні витрати на охорону здоров'я скоротилися на 12%, а загальне падіння за два роки війни сягнуло 21,3%. У таких умовах підвищення ефективності через дерегуляцію стає єдиним шляхом до збереження універсального охоплення медичними послугами. Закордонний досвід підтверджує, що країни, які інвестують у первинну ланку та цифровізацію, краще долають кризи та швидше відновлюються.
Дані свідчать, що попри воєнний стан, Україна продовжує нарощувати фінансування пріоритетних напрямів. Зокрема, у 2025 році передбачили додаткові 6,3 млрд грн на програму "Доступні ліки" та модернізацію інфраструктури. Це підтверджує стратегічний курс на зниження фінансового тягаря для пацієнтів і підвищення ефективності використання публічних коштів.
Ефекти від дерегуляції у інших країнах
Автономізація медичних закладів, розпочата в Україні у 2017 році, дозволила лікарням трансформуватися у комунальні некомерційні підприємства (КНП), що отримали право самостійно розпоряджатися фінансами, формувати штатний розклад та визначати рівень оплати праці.
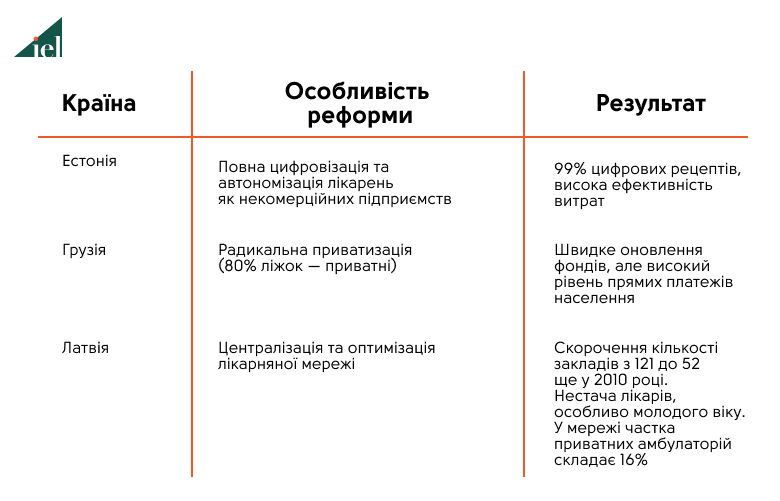
Впроваджена в Грузії система демонструє радикальну приватизацію, де близько 80% ліжкового фонду належить приватному сектору. Хоча це сприяло залученню інвестицій, виникли труднощі з контролем стандартів і вирівнюванням доступу до послуг у сільській місцевості. Україна ж обрала шлях стратегічних закупівель, де держава через НСЗУ виступає єдиним замовником послуг, а не утримувачем будівель. Плюралізм у нашому контексті – це свобода пацієнта обирати між приватним закладом за власні кошти та комунальною лікарнею, де все суспільство своїми податками забезпечило пулінг (збір коштів у систему), а НСЗУ виплачує надавачу послуги її вартість за єдиним тарифом.
Досвід країн Балтії, особливо Естонії, підкреслює важливість чіткого врядування та правової визначеності. Естонія ще 1990-х роках провела реструктуризацію, закривши малі неефективні лікарні та перевівши решту в статус некомерційних підприємств. Це дозволило зосередити ресурси на високотехнологічній допомозі та зміцнити первинну ланку, де сімейні лікарі стали основою системи без співоплати з боку пацієнтів.
Детальніше дивіться у таблиці:
Для України важливо не покладати надмірної надії на зовнішнє фінансування охорони здоров’я, не заміщувати ним структурних реформ. Heritage Foundation зазначає, що економічна свобода в Україні тривалий час була пригнічена через бюрократичну складність та корупцію, що дісталися у спадок від радянського минулого. Дерегуляція медицини є частиною ширшої боротьби за економічну свободу, де лікар має право на чесний заробіток, а пацієнт – на якість без хабарів і прямих платежів за послуги.
Індивідуальне ліцензування лікарів
Одним із найбільш революційних аспектів дерегуляції є перехід до індивідуального ліцензування медичних працівників. Чинна система, де ліцензується заклад (будь-якої форми власності), а не фахівець, створює умови для адміністративної залежності лікаря та розмиває персональну відповідальність за результат лікування. Індивідуальна ліцензія має стати "професійним паспортом" лікаря, що підтверджує його право на практику незалежно від місця роботи.
Переваги для лікарської спільноти
Впровадження індивідуального ліцензування, передбачене Стратегією-2030, дозволить:
- Ліквідувати корупційну складову в системі атестації та категорій, які часто є інструментом тиску з боку керівництва.
- Забезпечити мобільність кадрів, дозволяючи лікарям легко переходити між закладами або поєднувати роботу в державному та приватному секторах.
- Стимулювати безперервний професійний розвиток, оскільки продовження ліцензії залежатиме від реальних знань і навичок, а не від формального стажу.
- Створити реєстр професіоналів, що дозволить державі чітко розуміти кадровий потенціал у розрізі спеціальностей.
Декларативний принцип у ліцензуванні діяльності
В умовах воєнного стану уряд України пішов на безпрецедентний крок, запровадивши декларативний принцип для провадження господарської діяльності, включаючи медичну практику. Закон № 3869-IX дозволяє розпочати діяльність без очікування паперової ліцензії, лише подавши безоплатну декларацію через портал "Дія".
Особливості декларативного принципу ліцензування:
- право на діяльність набувається з моменту подання декларації, яка прирівнюється до ліцензії за статусом;
- подати документ можна незалежно від місця реєстрації бізнесу;
- декларація є чинною протягом усього воєнного стану та до кінця календарного року, в якому його скасують;
- молоді лікарі та фахівці, що змушені були переїхати, можуть швидко відновити практику на новому місці без зайвих бюрократичних перепон.
Така модель дерегуляції є відповіддю на потребу в гнучкості та швидкості ухвалення рішень. Вона дозволила закладам на деокупованих територіях миттєво відновлювати надання послуг. Проте декларативний принцип вимагає від суб'єкта господарювання бездоганного дотримання вимог до матеріально-технічної бази та персоналу, оскільки відповідальність за невідповідність вимогам пакетів НСЗУ залишається повною.
Цифровізація у медичній практиці
Наразі лікарі, особливо на вторинній ланці, заповнюють велику кількість документів одночасно, особливо медичні карти стаціонарних хворих.
Принцип "Data-once" полягає в тому, що дані до системи (будь-якої) вносяться лише один раз. Це дозволяє кардинально змінити роботу лікарів, звільнити їх від необхідності заповнювати низку паперових журналів на додачу до електронних документів. Електронна система охорони здоров'я (ЕСОЗ) наразі вже стала єдиним джерелом інформації, де накопичено понад 3 млрд записів. Доступ до неї здійснюється через комерційні сервіси, що додатково дає поле для покращення в галузі та дослідження реальної поведінки і лікарів, і менеджерів закладів охорони здоров’я.
У 2024 році МОЗ скасувало понад 30 паперових форм, які десятиліттями забирали час медичного персоналу. Серед них – застарілі журнали обліку пацієнтів на ФАПах, лабораторні форми та методики вимірювання, дані про які тепер автоматично потрапляють у систему з електронних медичних записів.
Важливим кроком у 2025 році стала повна цифровізація процесу оцінювання повсякденного функціонування особи (ця система прийшла на заміну МСЕК). Вона покликана усунути людський фактор та корупційні ризики, оскільки результати оцінювання автоматично надходять до соціальних служб для призначення виплат і реабілітаційних заходів. Цифровізація також дозволяє реалізувати механізм сліпого оцінювання, де лікарі експертної команди не знають імені пацієнта до моменту ухвалення рішення.
Впровадження PROMs та PREMs
Дерегуляція не означає відсутність контролю.
Вона означає зміну фокусу з процесів (особливо бюрократичних) на результати. Традиційна медицина часто ігнорує суб'єктивне сприйняття пацієнта, зосереджуючись лише на клінічних маркерах. PROMs (Patient-Reported Outcome Measures) та PREMs (Patient-Reported Experience Measures) є світовим стандартом, який Україна інтегрує у свою стратегію до 2030 року. Такі методики вже використовуються давно на первинній ланці, де всі послуги кодуються за системою ICPC-2. Це кодування відбувається насамперед зі слів пацієнта, а не думок лікаря.
PROMs – це інструменти, які дозволяють пацієнту самостійно оцінити стан свого здоров'я, рівень болю, функціональні обмеження та якість життя після втручання. PREMs вимірюють досвід взаємодії із системою: чи була надана інформація вчасно, чи поважали гідність пацієнта, чи були умови перебування в лікарні комфортними.
- На клінічному рівні PROMs допомагають лікарям виявляти приховані симптоми (так звані "червоні прапорці") та коригувати терапію на основі реальних відчуттів пацієнта.
- На рівні менеджменту дані дозволяють порівнювати результативність різних відділень і фахівців, стимулюючи здорову конкуренцію за якість.
- На рівні системи агреговані дані PROMs стають основою для розробки клінічних настанов та ухвалення рішень щодо фінансування тих послуг, що приносять найбільшу цінність пацієнту.
Використання цифрових методик PROMs через, наприклад, мобільні застосунки дозволяє збирати дані в реальному часі, зменшуючи похибку спогадів і підвищуючи рівень залученості людей у процес лікування.
Стратегія-2030 як керівний документ
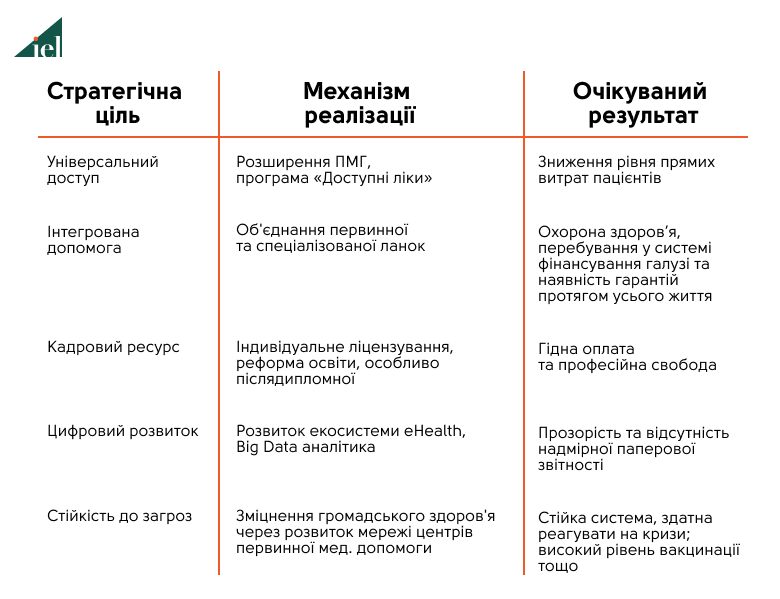
Кабінет міністрів України затвердив Стратегію розвитку системи охорони здоров'я на період до 2030 року, яка визначає п'ять ключових пріоритетів: ефективне врядування, універсальне охоплення, громадське здоров'я, залученість громад та кадрові ресурси. Дерегуляція є наскрізним принципом реалізації цих цілей.
Реалізація Стратегії передбачає двоетапний операційний план (2025-2027 та 2028-2030), що дозволить послідовно впроваджувати зміни, враховуючи динаміку воєнних дій та потреби відновлення. Мета цієї стратегії повторює мету медичної реформи 2017 року – створити систему, де кожна людина зможе зберегти своє здоров'я, маючи прозорі та ефективні інструменти для цього.
Висновки
Дерегуляцію в охороні здоров’я в України треба розуміти як перехід від адміністративного тиску до свободи лікування. Це вимагає від лікарів і управлінців нової культури відповідальності та менеджменту роботи медичних закладів.
Для керівників медичних закладів:
- максимально використовувати автономію КНП для залучення інвестицій та створення конкурентних переваг;
- інтегрувати цифрові інструменти збору PROMs для підвищення якості та привабливості закладу;
- готувати персонал до переходу на індивідуальне ліцензування, створюючи умови для безперервного навчання.
Для лікарів-практиків:
- опановувати нові цифрові компетенції, оскільки ЕСОЗ стає основним інструментом професійної діяльності;
- готуватися до суб'єктності та персональної відповідальності за ліцензією, що відкриває шлях до приватної практики та гідної оплати праці;
- змінювати парадигму взаємодії з пацієнтом, спираючись на дані про його досвід і результати лікування.
Ці поки що загальні поради все одно змінюють наявну логіку робочих стосунків у закладах охорони здоров’я. Вже зараз лікарі мають набагато більше зручностей у роботі з ЕСОЗ, ніж це було ще кілька років тому. Потрібно продовжувати цей рух та позбавлятися надмірного адміністративного навантаження.

Воно он зараз - таке "безплатне", що піпець.
За державне медичне страхування платить виключно Держава!
От попадете до лікарні, дізнаєтесь, за що "платить" держава. Від рахунків очуївати будете.
Вони її більш ніж 30 років душили, душили, душили, душили, а вона все ще не здохла.
Дійсно, надзвичайна стійкість перед варварами і казнокрадам які всі ці роки не реформували медицину, а під видом реформ скорочували її фінансування.
Вже тиждень переношу на ногах якийсь вірус. Маска, яку одягаю в громадських місцях в холодну пору року, не врятувала. І хворіє сьогодні багато хто серед моїх близьких і друзів.
Загалом, не треба бути медиком, аби зрозуміти- всі стреси, пов'язані з війною, послаблюють імунітет людини і роблять її вразливішою до низки хвороб.
Наскільки готова впоратись з такими викликами наша система охорони здоров'я? Які моделі вона копіює?
Мої друзі в фб- провідний епідеміолог України, професор https://www.facebook.com/hashtag/olgagolubovskaya?__eep__=6&__cft__[0]=*****************************************************************************************************************************-UoxIBieADQwDwPVYeWpzoIIJAWheI_nR352Vc-9twEuk08x5b_nKrqY1ccv8rA5knY2tnRSZINLgcG6-2B2-QLyE_A&__tn__=*NK-y-R #OlgaGolubovskaya та політексперт https://www.facebook.com/hashtag/yuriygavrilechko?__eep__=6&__cft__[0]=*****************************************************************************************************************************-UoxIBieADQwDwPVYeWpzoIIJAWheI_nR352Vc-9twEuk08x5b_nKrqY1ccv8rA5knY2tnRSZINLgcG6-2B2-QLyE_A&__tn__=*NK-y-R #YuriyGavrilechko опублікуаали цікаві матеріали. А я спробую узагальнити тему.
Ліворуч на фото- стара-добра Британія, графство Кент. Люди в черзі до університетського кампусу, де роздають антибіотики. Спалах небезпечної менінгококової інфекції.
Праворуч на фото- реклама, а точніше- антиреклама від української швидкої допомоги. Мовляв- чарівного уколу не існує. Ми більше не лікуємо гіпертонію ін'єкціями.
В результаті "реформ" останнього десятиріччя під керівництвом У.Супрун на чолі Мінздраву, а тепер- її учня С.Ляшка, фактично була зруйнована, під прапором боротьби з усім радянським, система Семашко- одна з найефективніших в світі.
Як результат- гарантована державою за наші податки медична допомога перетворилась на медичну послугу. З самої назви якої випливає її оплата.
Тобто, пацієнту треба сплачувати двічі- податки на медицину й власне лікування. Перелік "безкоштовних" послуг, затвержених МОЗ, навряд чи кого введе в оману, хто перевіряв це на собі.
За основу "реформування" української медицини була взята британська модель, з ше однією бюрократичною структурою- Національною службою охорони здоров'я. Яка функціонує паралельно з МОЗ.
В Британії треба чекати півроку, аби потрапити на прийом до лікаря. Під час пандемії Ковіду в ній був найгірший в світі показник співвідношення кількості захворівших до померлих.
І це- не наша видумка. Все це описує в книзі "Епідемія", виданій й в Україні, відомий британський професор Н.Фергюссон. Але наші горе-реформатори, руйнуючи своє, взяли їх модель.
Я стикався з ситуацією, коли до близької людини при тиску 200 і пігулки не допомогали- відмовлялась приїхати швидка допомога. Чи до маленької дитини при температурі 39,7°. Мовляв- йдіть до сімейного лікаря. Прийшлось жорстко вимагати надання допомоги.
https://www.facebook.com/hashtag/%D0%B2%D1%96%D0%BA%D1%82%D0%BE%D1%80%D1%96%D1%8F%D1%80%D0%B8%D0%B1%D0%B0%D0%BB%D0%BA%D0%BE?__eep__=6&__cft__[0]=*****************************************************************************************************************************-UoxIBieADQwDwPVYeWpzoIIJAWheI_nR352Vc-9twEuk08x5b_nKrqY1ccv8rA5knY2tnRSZINLgcG6-2B2-QLyE_A&__tn__=*NK-y-R #ВікторіяРибалко, відома журналістка, моя фб-подруга, втратила сина. Бо швидка не приїхала вчасно на виклик. І людина, переохолоджена в перші дні повномасштабної війни після чергування на блокпосту, передчасно померла.
Так, бувають химерні виклики швидкої при температурі 37°. Запровадьте штрафи для таких "хворих". Але не можна виплескувати з водою й дитину. Коли існує ризик для здоров'я- краще перебдіти, аніж недобдіти.
Після зміни влади потрібно згорнути медичну реформу. А також освітню, корпоративну з її наглядовими радами та низку інших. І це- повернення до здорового глузду, а не "совку". Інколи реставрація корисніша за реформацію.
https://www.facebook.com/bilous.artur/posts/pfbid02HKwiT5d1waAfyhZhWUvs4GWRBTjuVN9e5gqbm6J3fXcQowyt4ZbCvxWoe8ezxU5zl Артур Білоус
В праксисі лікар має УЗІ аппарат, робить електрокардіограмму, аналіз крові ( відсиліє в лабораторію і вже до кінця дня отримує результат), може сам зробити експрес аналіз мочи, поставити крапельницу і ін.
Чи це не добре на вашу думку?
1. Неможливо записатись в Хелсі - все зайнято.
2. Просто в черзі - їй 75 років! А в полуклініці прибрали крісла, стільці, лавки. Є тільки у прилікарняному парку. А в неї проблеми з ногами й хребтом.
3. Але є купа профільних в тій самій полукліниці за гроші!!! Від 1500 грн!!!!
Безоплатна медицина.
Якщо людина захворіла, то її прийме сімейний лікар, навіть без запису.
Якщо захворів в вихідні, то викликають невідкладну допомогу, або їдуть до чергового лікаря, якій на місці обстежує, а якщо зовсім зле, то викликають скорую або самі їдуть в любу чергову клініку, де зразу будуть обстежені і госпіталізовані, або стан буде стабілізован, надана допомога і ліки і порада далі звертатися до свого сімейного лікаря.
До вузького спеціаліста можна записатися тільки якщо є направлення від домашнєго/сімейного лікаря і очікування приому може тривати декілька тижднів. Ну і що?
Це ж не ургентний випадок... можна і почекати.
В клініках проводять грунтовне обстеження, операції, стабілізують стан і виписують через пару днів до дому або до реабілітаційного центру.
Навіть, на серьозні перев'язки, які не може зробити сімейний лікар, паціент приїджає в клініку сам, наприклад, на таксі... і мед.страховка оплачує поїздку зразу в рецепции клініки.
То яку жесть ви побачили в цій системі?
До речи, мед.страховка діє в усіх країнах ЄС.
До речи, в загальну суму страховкі входить плата по уходу і т.д.
За визов скорой треба заплатити 10 евро, і мінімум 20 евро за кожень день в стаціонарі.
Також, за бажанням, особисто слід доплати за люксус матеріали у стоматолога, а також за деякі процедури у дерматолога, наприклад, видалення нешкідливих п'ятен і ін.
Безкоштовно лікуватися = лікуватись даром!
Зрозуміло, що ризики є завжди, але вірогідність ризиків відрізняється і коли є гроші, то вибір значно ширший.
І не новина, що з Європи в Україну їздили на лікування, бо з.п. європейські вони європейські і в Україні за ці гроші можна гарно пролікуватися, і українські лікарі в гарному бонусі - всі в плюсах. Так і було до війни дуже часто, коли з Європи в Україні дуже часто їздили робити ті ж зуби, робити операції різні і т.д.